Endometriose is een veelvoorkomende, maar vaak gemiste aandoening waarbij baarmoederslijmvlies-achtig weefsel buiten de baarmoeder groeit en pijn, vermoeidheid en soms vruchtbaarheidsproblemen geeft. Hier ontdek je hoe je de signalen herkent, welke onderzoeken de diagnose ondersteunen en welke behandelingen – van hormoontherapie tot chirurgie en leefstijl – kunnen helpen. Met praktische tips om je klachten te volgen en sneller passende zorg te krijgen, houd je zelf de regie.
Wat is endometriose
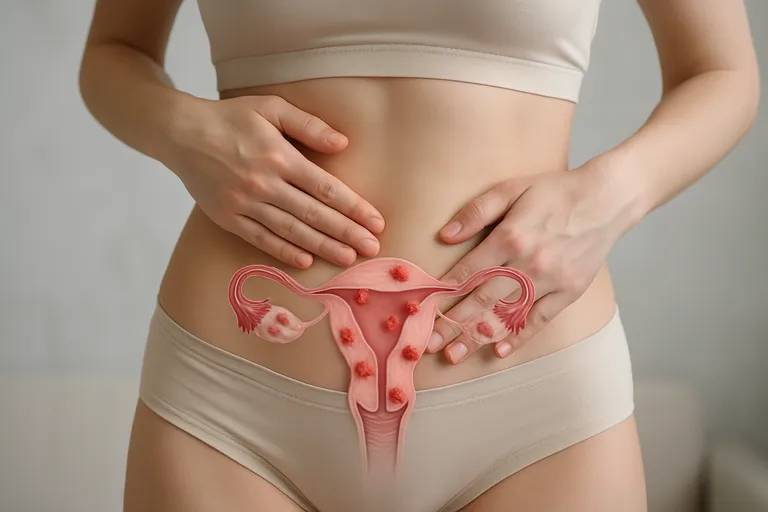
Endometriose is een chronische aandoening waarbij baarmoederslijmvlies-achtig weefsel (endometriumweefsel) buiten je baarmoeder groeit. Dat weefsel reageert net als het slijmvlies in je baarmoeder op hormonale schommelingen tijdens je cyclus: het kan opzwellen, bloeden en ontstekingsreacties uitlokken. Omdat dit bloed en weefsel niet via een menstruatie kan wegvloeien, ontstaan irritatie, littekenweefsel (verklevingen) en soms met bloed gevulde cysten op de eierstokken (endometriomen). Endometriose komt vooral voor in het bekken, zoals op je eierstokken, het buikvlies, de darmen en de blaas, maar kan in zeldzame gevallen ook daarbuiten voorkomen. Het is geen kanker, maar het kan wel veel impact hebben op je dagelijks leven en vruchtbaarheid.
Ongeveer 1 op de 10 mensen met een baarmoeder krijgt ermee te maken, vaak jarenlang zonder duidelijke diagnose. De exacte oorzaak is nog niet volledig bekend; factoren die een rol lijken te spelen zijn onder andere retrograde menstruatie (menstruatiebloed dat via de eileiders in de buikholte komt), een ontregelde immuunrespons en erfelijke aanleg. Endometriosis is de internationale term; in het Nederlands noem je het endometriose. Belangrijk om te weten: de ernst van de klachten zegt niet altijd iets over de uitgebreidheid van de aandoening. Sommige mensen hebben weinig pijn bij uitgebreide laesies, terwijl anderen hevige klachten hebben met minder zichtbare afwijkingen. Vroege herkenning en passende zorg kunnen veel verschil maken.
Betekenis en termen (endometriosis in het nederlands)
Endometriose is de Nederlandse term voor endometriosis en betekent dat er baarmoederslijmvlies-achtig weefsel buiten je baarmoeder groeit. Het woord endometrium verwijst naar het normale baarmoederslijmvlies; endometriose-laesies zijn de plekjes van dat weefsel op bijvoorbeeld eierstokken, buikvlies, blaas of darmen. Ontstekingsreacties kunnen littekenweefsel veroorzaken, vaak beschreven als verklevingen: taaie bandjes die organen aan elkaar laten plakken.
Krijg je met oud bloed gevulde cysten op een eierstok, dan heten die endometriomen, ook wel chocoladecysten. Endometriose is geen infectie of soa, maar een chronische, hormoongevoelige aandoening. Verwant maar niet hetzelfde is adenomyose: baarmoederslijmvlies-achtig weefsel dat in de spierwand van je baarmoeder groeit. Deze termen helpen je klachten en behandelopties beter te begrijpen en gerichter met zorgverleners te praten.
Wat er in je lichaam gebeurt: baarmoederslijmvlies-achtig weefsel buiten de baarmoeder
Bij endometriose groeit baarmoederslijmvlies-achtig weefsel op plekken waar het niet hoort, zoals op je eierstokken, buikvlies, blaas of darmen. Dat weefsel reageert op de hormonen van je cyclus: het zwelt op en kan bloeden tijdens je menstruatie. Omdat er geen uitgang is, blijft bloed en weefsel achter, wat een plaatselijke ontsteking veroorzaakt. Herhaalde ontsteking prikkelt zenuwen en kan je pijngevoeligheid verhogen.
Na verloop van tijd ontstaat littekenweefsel (verklevingen) dat organen aan elkaar laat kleven en hun beweeglijkheid beperkt. Op een eierstok kan een met oud bloed gevulde cyste ontstaan, een endometriomen. Deze processen leiden tot pijn bij menstruatie, seks, plassen of ontlasting en kunnen door schade aan eierstokken en eileiders je vruchtbaarheid beïnvloeden.
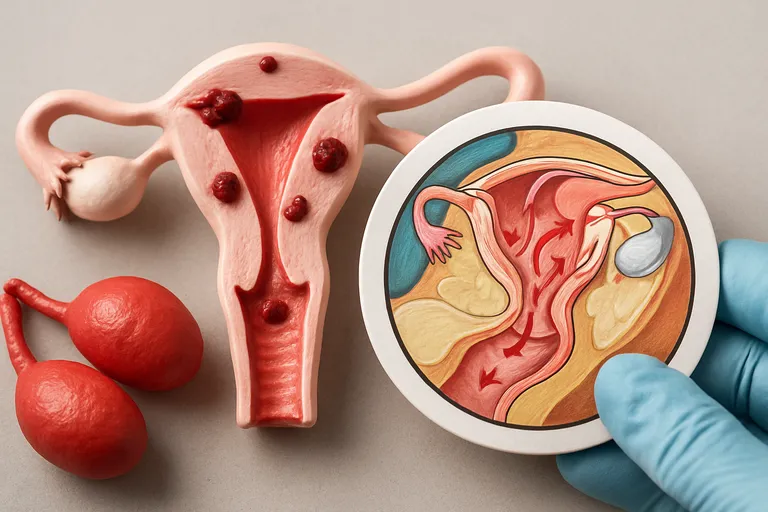
Waar het voorkomt: eierstokken, buikvlies, blaas en darmen
Endometriose zit meestal in het bekken. Op je eierstokken kan het uitgroeien tot met oud bloed gevulde cysten, zogeheten endometriomen. Op het buikvlies (de bekleding van je buikholte) zie je vaak kleine plekjes die ontstekingen en verklevingen veroorzaken. In de darmen kan endometriose oppervlakkig liggen of dieper in de wand groeien, wat verstopping, diarree, pijn bij ontlasting of bloedverlies rond je menstruatie kan geven.
In de blaas kan het zorgen voor vaak moeten plassen, branderigheid en soms bloed bij je menstruatie. Als het dieper in weefsel ingroeit, heet dat diep infiltrerende endometriose, wat extra klachten kan geven. Zeldzaam vind je het buiten het bekken, bijvoorbeeld op het middenrif of in littekens.
[TIP] Tip: Noteer menstruatieklachten en cyclusdagen; bespreek endometriose met je huisarts.
Oorzaken en risicofactoren
Endometriose ontstaat waarschijnlijk door een samenspel van factoren. Een veelbesproken mechanisme is retrograde menstruatie: menstruatiebloed met cellen uit je baarmoederslijmvlies stroomt via de eileiders je buikholte in, waar cellen zich kunnen hechten en uitgroeien. Niet iedereen met retrograde menstruatie ontwikkelt endometriose, dus je immuunsysteem, ontstekingsprocessen en hormonen spelen ook mee. Oestrogenen stimuleren de groei van dit weefsel en er is vaak sprake van een verminderde gevoeligheid voor progesteron. Andere theorieën zijn metaplasie (buikvliescellen die veranderen in endometrium-achtig weefsel) en verspreiding via bloed of lymfe.
Je loopt meer risico als endometriose in je familie voorkomt (moeder of zus), als je vroeg ongesteld werd, korte cycli hebt, hevig of langdurig menstrueert, nog geen zwangerschap hebt doorgemaakt of een aangeboren vernauwing van de baarmoederhals of vagina hebt. Endometriose kan ook in een litteken ontstaan na een operatie, zoals een keizersnede. De aandoening komt vooral voor in je vruchtbare jaren; hormonale anticonceptie en het onderdrukken van je cyclus kunnen het risico en de activiteit verlagen.
Hoe het mogelijk ontstaat: belangrijkste theorieën (o.a. retrograde menstruatie)
Endometriose ontstaat waarschijnlijk door meerdere processen die tegelijk spelen. De bekendste theorie is retrograde menstruatie: tijdens je menstruatie stroomt bloed met cellen uit je baarmoederslijmvlies via de eileiders je buikholte in, waar die cellen zich kunnen hechten en onder invloed van oestrogenen gaan groeien. Dat gebeurt bij veel mensen, maar niet iedereen ontwikkelt endometriose; een ontregeld immuunsysteem en aanhoudende ontsteking lijken mee te bepalen of die cellen blijven overleven.
Een andere verklaring is metaplasie, waarbij buikvliescellen veranderen in endometrium-achtig weefsel. Ook stamcellen uit je baarmoeder of beenmerg kunnen via bloed of lymfe verspreiden en laesies vormen. Erfelijke en epigenetische factoren, omgevingsinvloeden en je microbioom kunnen dit proces verder aanwakkeren. Waarschijnlijk is het dus een optelsom van aanleg, hormonen en afweer.
Wie meer risico loopt: erfelijkheid, hormonen en leefstijl
Je risico op endometriose is duidelijk hoger als het in je familie voorkomt, vooral bij een moeder of zus, wat wijst op een sterke erfelijke component. Ook je hormoonhuishouding telt mee: endometriose is oestrogeen-gevoelig. Vroeg ongesteld worden, korte cycli, hevig of langdurig bloedverlies en laat in de overgang gaan zorgen voor meer menstruaties en dus meer blootstelling aan oestrogenen. Anatomische factoren die de afvloed van menstruatiebloed belemmeren, zoals een vernauwing of tussenschot, vergroten het risico eveneens.
Leefstijl kan het beeld beïnvloeden: roken, weinig beweging, veel alcohol, chronische stress en een ongunstige energiebalans lijken ontsteking aan te wakkeren en klachten te verergeren, terwijl een gezonde leefstijl met voldoende beweging en slaap beschermend kan werken. Nog niet zwanger zijn wordt ook geassocieerd met een hoger risico.
[TIP] Tip: Noteer korte cycli, hevig bloedverlies; familiegeschiedenis? Bespreek risico met huisarts.

Symptomen en herkenning
Endometriose herken je vaak aan terugkerende, cyclusgebonden pijn in je onderbuik of onderrug, die rond je menstruatie piekt en soms al dagen eerder begint. De pijn kan scherp, brandend of zeurend zijn en kan uitstralen naar je benen. Veelvoorkomende signalen zijn hevige menstruaties, spotting tussen je menstruaties, pijn bij vrijen, pijn bij ontlasting of plassen (vooral rond je menstruatie), een opgeblazen buik, misselijkheid en vermoeidheid. Sommige mensen merken verstopping of diarree op in een vast patroon rondom de cyclus. Vruchtbaarheidsproblemen komen ook voor, bijvoorbeeld als zwanger worden langer duurt dan je verwacht.
Belangrijk om te weten: de ernst van je klachten zegt niet altijd iets over hoe uitgebreid de aandoening is. Denk aan endometriose als je klachten maandelijks terugkeren, niet goed reageren op gewone pijnstillers, je dagelijks functioneren beperken of duidelijke pieken vertonen rondom je cyclus. Herken je dit patroon, houd dan een symptoomdagboek bij met pijnscores en cyclusdagen; dat helpt je sneller tot een passende diagnose en behandeling te komen.
Symptomen en signalen: pijn, hevig bloedverlies, vermoeidheid en vruchtbaarheid
Bij endometriose staat pijn vaak op de voorgrond: krampen rond je menstruatie, een stekende of zeurende onderbuik die kan doorstralen naar rug en benen, en soms pijn bij seks, plassen of ontlasting. Hevig bloedverlies met stolsels, langere menstruaties of spotting tussendoor komen veel voor en kunnen leiden tot ijzertekort, waardoor je je moe, licht in je hoofd of kortademig voelt. Vermoeidheid ontstaat ook door aanhoudende ontsteking en slechte nachten door pijn.
Je vruchtbaarheid kan verminderd zijn doordat ontsteking de kwaliteit van eicellen beïnvloedt, de doorstroming in eileiders belemmert of verklevingen veroorzaakt rond eierstokken en baarmoeder. Let op patronen: klachten die maandelijks terugkeren of pieken rond je cyclus passen bij endometriose, ook als onderzoeken in eerste instantie weinig laten zien.
Hoe weet je of je endometriose hebt en wanneer je hulp zoekt
Je vermoedt endometriose als je klachten maandelijks terugkeren en samenhangen met je cyclus: pijn die dagen vóór je menstruatie begint, hevig bloedverlies, pijn bij seks, plassen of ontlasting, een opgeblazen buik en extreme vermoeidheid. Worden gewone pijnstillers onvoldoende, belemmeren de klachten je werk, sport of sociale leven, of heb je al maanden een duidelijk patroon, dan is het tijd om hulp te zoeken.
Begin bij je huisarts en vraag zo nodig om verwijzing naar een gynaecoloog of een endometriose-expertisecentrum. Een symptoomdagboek met pijnscores en cyclusdagen helpt enorm. Zoek eerder hulp als zwanger worden niet lukt na een jaar proberen, of meteen bij alarmsignalen zoals plots hevige buikpijn, koorts, flauwvallen, bloed in urine of ontlasting, of aanhoudend braken.
[TIP] Tip: Houd menstruatieklachten en pijn bij; bespreek patronen vroegtijdig met huisarts.
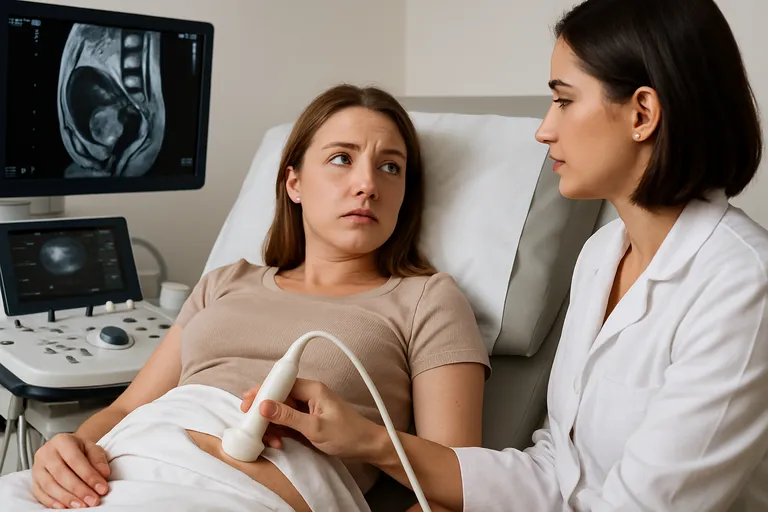
Diagnose en behandeling
De diagnose start met je verhaal en een gericht lichamelijk onderzoek. Een transvaginale echo brengt cysten op de eierstokken (endometriomen) en soms verklevingen in beeld; MRI helpt vooral bij dieper ingroeiende laesies in darmen of blaas. Bloedtesten zoals CA-125 kunnen meebewegen met ontsteking, maar zijn niet betrouwbaar voor een diagnose. De enige manier om endometriose echt te bevestigen is een laparoscopie (kijkoperatie) met weefselonderzoek. De behandeling hangt af van je klachten en kinderwens. Voor pijn werken vaak NSAID’s en hormonale onderdrukking van je cyclus: de pil doorslikken, een progestageen (tablet, injectie) of een hormoonspiraal; bij hardnekkige pijn kunnen GnRH-agonisten of -antagonisten met add-back-therapie ingezet worden om bijwerkingen te beperken.
Als medicatie onvoldoende helpt of als er grote cysten of obstructies zijn, kan laparoscopische chirurgie nodig zijn om laesies zorgvuldig te verwijderen; bij endometriose in de darmen of blaas gebeurt dit idealiter in een multidisciplinair team. Bij een actieve kinderwens kies je vaak voor zo min mogelijk hormonale remming en, afhankelijk van je situatie, voor vruchtbaarheidsbehandeling zoals IUI of IVF. Aanvullend kunnen bekkenfysiotherapie, pijnrevalidatie, slaap, beweging en voeding je belastbaarheid vergroten. Met een persoonlijk, stap-voor-stap plan houd je de regie en vergroot je de kans op langdurige verlichting.
Onderzoek en testen: echo, MRI en kijkoperatie
Deze vergelijking laat in één oogopslag zien wat echo, MRI en kijkoperatie bijdragen aan het opsporen en bevestigen van endometriose, inclusief hun voordelen en beperkingen.
| Onderzoek | Wat toont het bij endometriose | Voordelen | Beperkingen/risico’s |
|---|---|---|---|
| Transvaginale echo | Eierstok-endometriomen; soms diepe laesies (uterossacrale banden, rectovaginale septum); tekens van adhesies. | Eerste keus; snel, breed beschikbaar; geen straling; lage kosten. | Afhankelijk van ervaring; mist vaak oppervlakkige buikvlieshaarden; beperkt zicht op hoger gelegen darm/urineleiders. |
| MRI-bekken | Diepe infiltrerende endometriose (DIE) en uitgebreidheid; betrokkenheid van darm, blaas en ureters; preoperatieve kaart. | Uitstekend weke-delencontrast; goede locoregionale mapping; geen straling; nuttig wanneer echo onduidelijk is. | Duurder en minder beschikbaar; minder gevoelig voor kleine oppervlakkige laesies; kwaliteit afhankelijk van protocol/ervaring. |
| Kijkoperatie (laparoscopie) | Directe inspectie van buikholte; mogelijkheid tot biopsie voor bevestiging; gelijktijdige behandeling (excisie/ablatie, adhesiolyse). | Definitieve diagnose met histologie mogelijk; therapeutisch in dezelfde sessie; volledige beoordeling van peritoneum. | Invasief; narcose en hersteltijd; risico op complicaties (bloeding, infectie, orgaanschade); niet altijd nodig vóór start medicatie. |
Kort samengevat: start vaak met echo, gebruik MRI voor het in kaart brengen van diepe endometriose en operatieve planning, en overweeg een kijkoperatie wanneer bevestiging of behandeling nodig is of beeldvorming onvoldoende duidelijkheid geeft.
Bij endometriose start je meestal met een transvaginale echo. Daarmee kan je gynaecoloog endometriomen (bloedcysten op een eierstok), mogelijke verklevingen en soms diep ingroeiende plekjes zien, zeker als het onderzoek door iemand met endometriose-expertise wordt gedaan. Een MRI wordt ingezet als er vermoeden is op diep infiltrerende endometriose of betrokkenheid van darmen of blaas; die scan brengt de uitgebreidheid nauwkeurig in kaart en helpt bij behandelplanning.
Kleine, oppervlakkige laesies ontsnappen vaak aan beeldvorming. De definitieve bevestiging gebeurt met een laparoscopie (kijkoperatie) waarbij zo nodig weefsel wordt weggenomen en laesies meteen kunnen worden verwijderd. Samen beslis je of een kijkoperatie nodig is; soms kun je op basis van klachten en beeldvorming ook starten met behandeling zonder operatie.
Behandeling en leefstijl: pijnstilling, hormoontherapie, chirurgie, voeding en beweging
Je behandeling is maatwerk met als doelen: pijn verminderen, ziekteactiviteit remmen en je vruchtbaarheid beschermen. Voor pijn helpen vaak paracetamol en NSAID’s; hormonale therapie zoals de pil doorslikken, een progestageen of een hormoonspiraal kan je cyclus onderdrukken en klachten dempen. Bij hardnekkige pijn kunnen GnRH-agonisten of -antagonisten met add-back-therapie worden ingezet. Als medicatie onvoldoende werkt of bij cysten en obstructies, is laparoscopische chirurgie om laesies te verwijderen een optie; bij darm- of blaasbetrokkenheid liefst in een multidisciplinair team.
Leefstijl versterkt het effect: regelmatige beweging, bekkenfysiotherapie, goede slaap en stressreductie. Kies voor een ontstekingsremmend eetpatroon met voldoende vezels en ijzer; bij darmklachten kan tijdelijk low FODMAP onder begeleiding helpen. Samen evalueer je wat het beste werkt.
Endometriose in de darmen: klachten en behandeling
Als endometriose je darmen treft, merk je vaak cyclusgebonden buikpijn, een opgeblazen gevoel, wisselend ontlastingspatroon en pijn bij ontlasting; soms zie je bloed of slijm rond je menstruatie. Krampen laag in je buik, loze aandrang en smalle ontlasting komen voor, terwijl klachten op IBS (prikkelbare darm) kunnen lijken maar dan vooral verergeren rond je cyclus. De diagnose bouw je op met gericht lichamelijk onderzoek, echo en vaak MRI om diep ingroeiende plekken in kaart te brengen; een coloscopie mist dit meestal omdat de binnenkant van de darm vaak normaal is.
Behandeling start vaak met pijnstilling en hormonale onderdrukking van je cyclus. Bij hinderlijke vernauwing of hardnekkige pijn kan laparoscopische chirurgie nodig zijn (shaving, discoïde of segmentresectie) door een team met gynaecoloog en darmchirurg. Leefstijl, bekkenfysiotherapie en gerichte voeding ondersteunen je herstel.
Veelgestelde vragen over endometriose wat is dat
Wat is het belangrijkste om te weten over endometriose wat is dat?
Endometriose is baarmoederslijmvlies-achtig weefsel buiten de baarmoeder dat op hormonen reageert, ontsteking en verklevingen veroorzaakt en pijn geeft. Het zit vaak op eierstokken, buikvlies, blaas of darmen. Chronisch, maar behandelbaar; geen kanker.
Hoe begin je het beste met endometriose wat is dat?
Begin met een pijndagboek en cyclus-app, noteer bloedverlies, vermoeidheid en darm- of blaasklachten. Maak een afspraak bij huisarts/gynaecoloog voor onderzoek (echo/MRI) en bespreek pijnstilling, hormonale therapie, leefstijlaanpassingen en eventueel bekkenfysiotherapie.
Wat zijn veelgemaakte fouten bij endometriose wat is dat?
Pijn normaliseren, te lang wachten met hulp, alleen zelfmedicatie gebruiken, onbetrouwbare internetadviezen volgen, extreme diëten, therapieën te snel stoppen, darm- of vruchtbaarheidsklachten negeren en geen multidisciplinaire zorg zoeken zijn veelgemaakte fouten.



